ناباروری از مشکلات جدی زوجین بشمار میرود که دلیل قطعی و همیشگی آن از جانب بانوان نیست و ممکن است مشکل از سمت آقایان باشد. ناباروری زمانی برای زوجین ایجاد شده است که آنها تعداد ماههای زیادی برای این امر تلاش کردهاند اما نتیجه موفقی دریافت نکردهاند. در این مقاله در رابطه با یکی از موثرترین روشهای درمانی ناباروری یعنی میکرواینجکشن اطلاعات مفیدی گردآوری کردهایم.
میکرواینجکشن چیست؟
گاهی اوقات اسپرم آقایان حجم کافی ندارد و یا برای باروری ضعیف است. در این زمان برای بارور کردن تخمک از روش میکرواینجکشن استفاده میشود. میکرواینجکشن اینگونه است که اسپرم به طور مستقیم از طریق سرنگ وارد تخمک میشود. لقاح در محیط آزمایشگاه انجام شده و تخمک بارور در رحم مادر بارگذاری میگردد.
در چه مواردی از میکرواینجکشن استفاده میشود؟
به طور کلی برای درمان ناباروری و موفقیتساز بودن روشهای باروری که اسپرم مشکل داشته باشد، از روش درمانی میکرواینجکشن استفاده میشود. در ادامه به بیان مواردی که میکرواینجکشن بیشترین کاربرد را دارد میپردازیم:
- کندی حرکت اسپرم.
- عمل IVF ناموفق در گذشته.
- کم بودن حجم اسپرم در آقایان.
- نبودن اسپرم در نمونه منی آقایان.
- کم بودن تعداد تخمک در بانوان.
- ابتلا به برخی اختلالات ژنتیکی.
- برای افرادی که اسپرم خود را فریز کردهاند.
- اسپرم غیر عادی (مورفولوژی نامناسب).
- افرادی که عمل وازاکتومی انجام دادهاند.
- افرادی که دچار آسیب مجرای وازدفران شدهاند.
- نبود اسپرم در مایع منی، در صورتی که در بیضهها اسپرم وجود دارد.
- افرادی که به دلیل بیماریهای زمینهای مانند دیابت در انزال دچار اختلال هستند.
مراحل انجام میکرواینجکشن
در ابتدا زوجینی که با این مشکلات به پزشک مراجعه میکنند، مورد معاینه و بررسی قرار میگیرند که مشخص شود، روش درمانی میکرواینجکشن، باروری را ممکن میسازد یا خیر. این روش درمانی برای باروری توسط پزشک طی مراحلی که در ادامه بیان میکنیم انجام میشود:
1. سونوگرافی و تحریک تخمدان: در این مرحله، در روز دوم یا سوم قاعدگی، جهت بررسی وضعیت رحم، تخمدانها و تحرک تخمکها سونوگرافی انجام میگیرد. در صورت نیاز برای تحرک تخمکها، دارو به صورت خوراکی یا تزریقی برای فرد تجویز میشود. بین روزهای دهم تا چهاردهم، تخمکگیری از خانم انجام میشود و به محیط آزمایشگاه برای باروری انتقال داده میشود. لازم به ذکر است تا زمان برداشت فولیکول توسط متخصص زنان، 5 تا 6 بار سونوگرافی جهت بررسی تخمدان و تحرک تخمک انجام میشود.
2. جمعآوری تخمک: پس از رشد کافی فولیکولها، تخمکها از نظر رشد، شکل و سلامت بررسی میشوند. در این زمان طی یک عمل جراحی تحت بیهوشی یا بیحسی موضعی از تخمدان بزرگ شده، تخمکها برداشته میشوند. در همین راستا مایع منی از مرد گرفته و هر دو نمونه برای باروری به آزمایشگاه فرستاده میشوند.
3. جمعآوری اسپرم: در این مرحله مایع منی فرستاده شده در آزمایشگاه مورد بررسی قرار میگیرد و اسپرمهای فعال و سالم جدا شده و پس از شستشوی اسپرمهای جدا شده، آماده تزریق به تخمک میگردد.
4. لقاح در محیط آزمایشگاه: در این مرحله، عمل لقاح صورت میگیرد و سلول تخم تا به مرحله 8 سلولی در اکوباتور قرار خواهد گرفت. بعد از 24 ساعت وضعیت تخمک بررسی میشود. در صورت پیشرفت روند لقاح تخمک بارور شده برای انتقال به رحم آماده است. لازم به ذکر است، روند لقاح توسط روش میکرواینجکشن بسیار حساس بوده و توسط دستگاههای مخصوص، سلولهای اطراف تخمک توسط آنزیم پاک میشود و اسپرم توسط سوزنهای میکروسکوپی وارد تخمک میگردد.
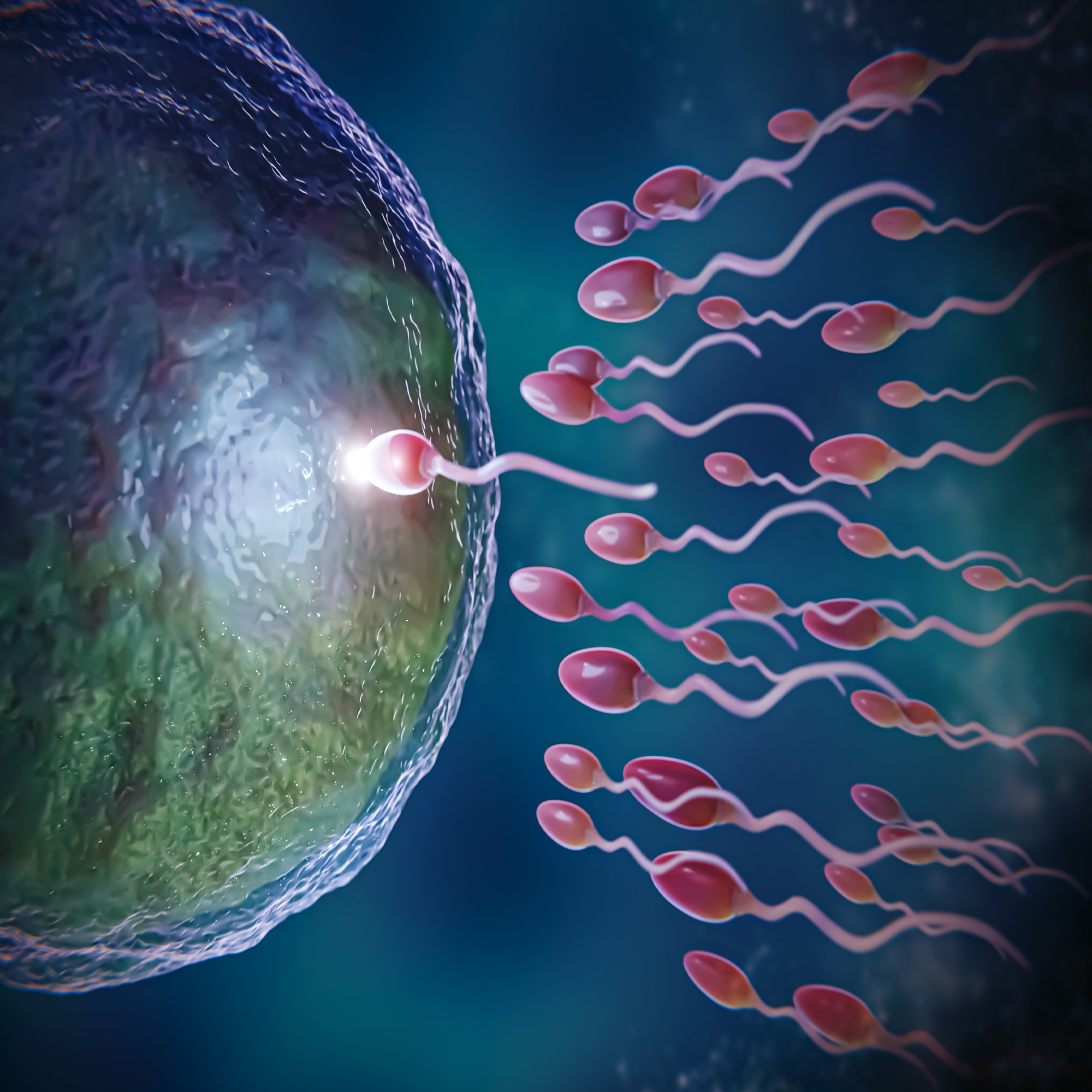
5. انتقال جنین: انتقال جنین باید طی 72 ساعت پس از لقاح انجام گیرد. تخمک بارور باید توسط لاپاراسکوپی یا سونوگرافی واژینال برای خانم جایگذاری شود. متخصص زنان از طریق کاتتر نازک برای انتقال تخمکها به رحم بهره برده و این فرآیند را بدون بیهوشی انجام میدهد زیرا هیچگونه دردی ندارد. در صورتی که پزشک تشخیص دهد این عمل باید از طریق لاپاراسکوپی انجام شود، از طریق سوزن تعداد تخمک بارور شده را در رحم جایگذاری میکنند. بعد از انجام تخمک گذاری، مراجعه کننده باید چند روز در منزل استراحت کند تا باروری به خوبی پیش برود.
6. تست بارداری: بعد از قرارگیری نطفه در رحم، حدود 2 هفته بعد برای تست بارداری باید به متخصص مراجعه کنید.
توصیه میشود به دلیل حساس بودن بارداری از طریق میکرواینجکشن برای عمل باروری به بهترین پزشک متخصص زنان، زایمان و نازایی مراجعه کنید.
مزایای میکرواینجکشن
برخی از مزایای میکرواینجکشن عبارتند از:
- از بزرگترین ویژگیهای این روش این است که در صورتی که مرد قادر به خروج مایع منی نباشد و شرایط مناسب برای ivf وجود نداشته باشد، قابل استفاده است. با روش میکرواینجکشن، اسپرم به راحتی از بیضهها برداشته میشود.
- این روش باروری برای بانوانی که لوله رحمی ندارند و از بارداری نا امید شدهاند، بسیار مناسب است.
- این روش باروری برای خانوادههایی که به دلیل نامعلوم نابارور هستند، توصیه میشود و اثر بخشی بسیار بالایی دارد.
معایب میکرواینجکشن
در صورت نیاز به باروری از طریق لقاح بیرونی باید در رابطه با معایب این روش درمانی، اطلاعات کافی داشته باشید:
- بالا بودن هزینه روش میکرواینجکشن نسبت به آی وی اف.
- افزایش احتمال حاملگی چند قلویی و حاملگی خارج از رحم.
- احتمال بروز سندرم تحریک بیش از حد تخمدان.
تفاوت آی وی اف و میکرواینجکشن چیست؟
در روش لقاح از طریق آی وی اف، اسپرم و تخمک ارسال شده به آزمایشگاه در کنار هم قرار میگیرند تا لقاح انجام شود. ولی در روش میکرواینجکشن، اسپرم از طریق سوزن برای لقاح وارد تخمک میشود. از دیگر تفاوت لقاح میکرواینجکشن و آی وی اف این است که در صورت عدم وجود اسپرم در مایع منی، اسپرم از خود بیضهها برداشته میشود. در هر دو روش احتمال باروری وجود دارد اما در روش میکرواینجکشن، درصد موفقیت بسیار بالاتر است.

بدون دیدگاه